
治療
Treatment
治療法
病態に関わる複数の要因を標的とした
集学的な治療を行います
気管支拡張症の治療法
現在本邦において、「気管支拡張症」を適応症として承認された治療薬はありません1)(2025年12月現在)。
日本には気管支拡張症に特化したガイドラインはありませんが、英国2,3)、欧州3)、スペイン4)、オーストラリア/ニュージーランド5)などでは気管支拡張症診療ガイドラインが作成され、気管支拡張症の増悪を管理・予防するためのコンセンサスに基づく疾患重症度ごとの治療戦略が提示されています。
気管支拡張症の治療では、基礎疾患の治療、感染症の予防・管理、気管支拡張症の症状の軽減、増悪の予防、肺機能低下の予防、QOLの向上、生存期間の改善を目的とした集学的アプローチが重要です1,6,7)。
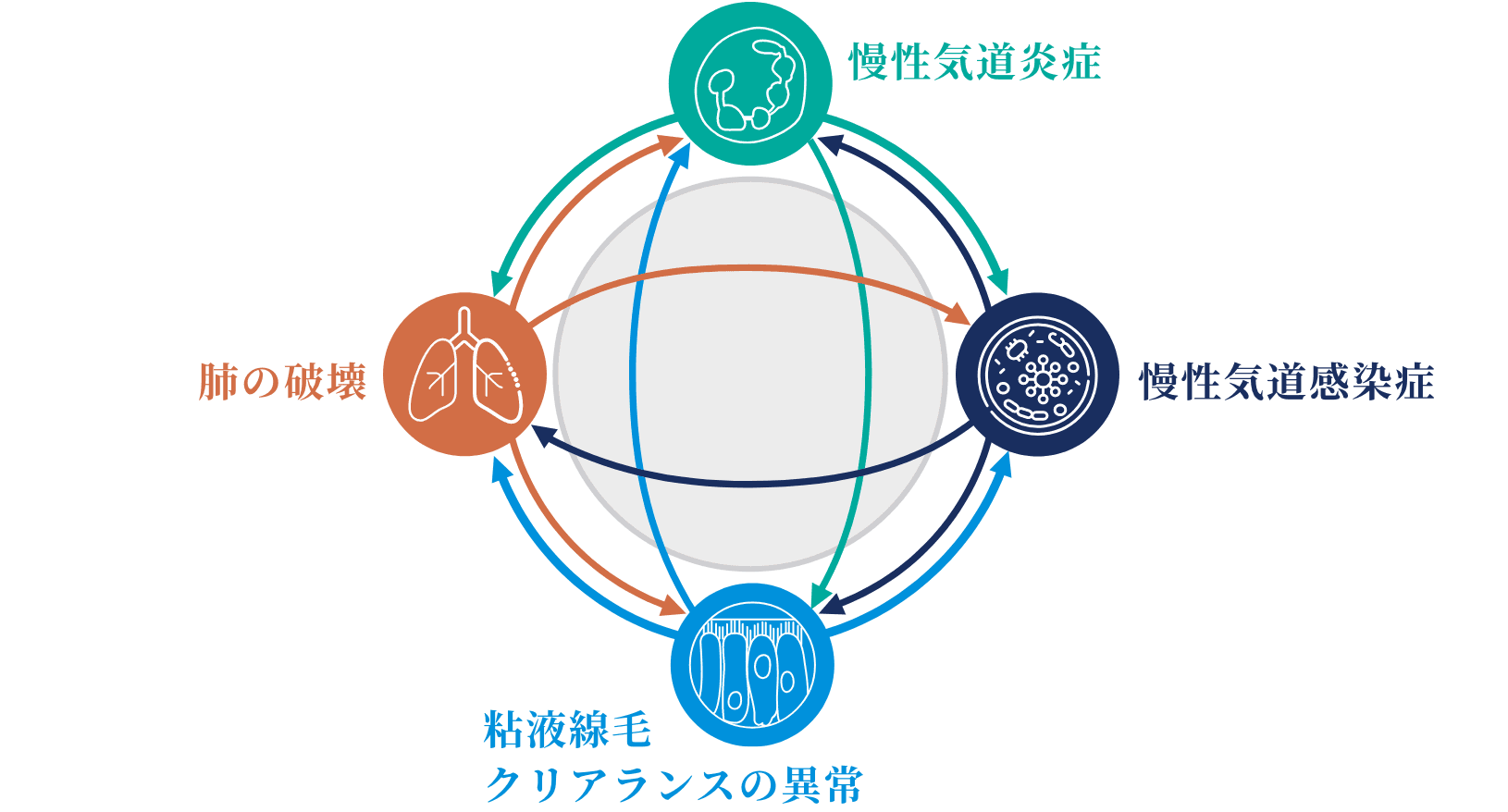
気管支拡張症の病態について、好中球性炎症を主体とする慢性気道炎症、慢性気道感染症、粘液線毛クリアランスの異常、肺の破壊の4つの要因が相互に関連し悪化を招く、Vicious Vortexという概念が提唱されています(図1)7)。集学的アプローチでは、このVicious Vortexを引き起こす複数の要因を標的とすることが重要です1,7)。
図1:気管支拡張症の病態:Vicious Vortexを形成する4つの要因



Flume PA, et al. Lancet. 2018; 392(10150): 880-890.より作成
-

気道炎症を標的とする治療
気管支拡張症の気道炎症には好中球、好酸球、上皮細胞などが関わっています1)。本邦において、「気管支拡張症」の気道炎症を標的とする承認された治療法はなく、治療ニーズは十分に満たされていません8)(2025年12月現在)。
マクロライド系抗菌薬は、抗菌作用のほか、抗炎症作用や免疫調節作用を有する可能性があり3,9,10)、気道炎症の抑制を期待して使用されることもあります。 -

気道感染症を標的とする治療
気道感染症の管理の主体となる抗菌薬療法は、治療目標、臨床的重症度、気道内の微生物の種類およびその抗菌薬感受性、過去の抗菌薬の効果、アレルギー、薬物相互作用に基づいて治療方針を判断することが重要です11)。
また、長期抗菌薬療法を行う際は、薬剤耐性微生物の発現など長期使用による影響を考慮する必要があります3)。短期抗菌薬療法欧州呼吸器学会のガイドラインでは、エビデンスは乏しいものの、14日間の抗菌薬投与を標準としています。特に重度の増悪や緑膿菌感染がある場合はこの期間が推奨されます。一方で、軽度の気管支拡張症や、抗菌薬感受性の高い病原体(例:肺炎球菌)による感染、治療中に急速に症状がベースラインまで回復する患者では、より短期間の投与が適切な場合もあります3)。
長期抗菌薬療法長期抗菌薬療法は、増悪の頻度が高い患者において、増悪の軽減やQOLの改善に役立つ可能性があります3,12)。欧州呼吸器学会のガイドラインでは、増悪リスクの高い患者のうち、緑膿菌の感染がない場合は長期マクロライド系薬物療法、緑膿菌の感染がある場合は長期マクロライド系薬物療法または吸入抗菌薬療法を行うことを推奨しています3)。
重要な病原体の根絶:緑膿菌の陰性化への試み緑膿菌による感染症は、気管支拡張症の増悪、入院、QOLの低下と独立して関連することが報告されており、臨床上注意が必要です12)。増悪を年3回以上経験し、喀痰中に緑膿菌が新たに分離された患者には、陰性化するために抗菌薬投与を行うべきとされています2,3)。
-

粘液線毛クリアランスの異常を標的とする治療
粘液線毛クリアランスの低下による気道粘液貯留は、炎症反応の増強、さらなる感染症を引き起こし、病態を悪化させるため14)、気道クリアランス療法や喀痰調整薬の投与を行い、気道クリアランスを促進することが重要です。
気道クリアランス療法気道クリアランス療法は、気道からの炎症性分泌物の除去を目的とした非薬理学的な方法です9)。細菌定着とその後の炎症という悪循環を断ち切り、気道障害を軽減することによって、増悪や入院の回数を減少させ、QOLを改善することが期待されます15)。
気道クリアランス療法の種類
-
機械的気道クリアランス療法
-
-
身体運動16)
-
アクティブサイクル呼吸法12,16)
-
体位ドレナージを用いた理学療法/呼吸リハビリテーション3,12)
など
-
-
気道クリアランスを促進するために
用いられる装置/器具 -
-
呼気陽圧装置17)
-
振動呼気陽圧器具(フラッター、アカペラ、エアロビカなど)9)
-
高頻度胸壁振動装置9)
-
ハイフローセラピー18)
など
-
喀痰調整薬気道からの粘液の排泄を促進したり、粘液分泌を調整したりするため、喀痰調整薬を投与することがあります15)。
-
-
肺の破壊を管理する治療
気道炎症が続くと、肺の破壊が進行していきます。肺の破壊の管理として、呼吸リハビリテーションが重要であり、まれに手術、肺移植が検討されることもあります。
呼吸リハビリテーション気管支拡張症の呼吸リハビリテーションは、排痰を目的とした呼吸理学療法や運動療法、セルフマネジメント支援(患者教育)から構成されます19)。
欧州呼吸器学会のガイドラインでは、気管支拡張症を有し、呼吸困難や運動能力に障害のある成人患者は、呼吸リハビリテーションプログラムに参加して、定期的に運動することを推奨しており、患者の運動能力、症状、健康状態などを含めてプログラムをモニタリングする必要があるとしています3)。手術(肺切除)気管支拡張症の手術では、肺の破壊された領域を切除します。気管支拡張症治療で手術が行われることはまれですが、気管支拡張症が局所に限定しており、最適な薬物療法を実施してもコントロール不能な患者では、手術を検討してもよいとされています20)。
肺移植末期の気管支拡張症では、肺移植が行われることもあります21)。
REFERENCES
-
Keir HR, et al. Semin Respir Crit Care Med. 2021; 42(4): 499-512.
-
Hill AT, et al. Thorax. 2019; 74(Suppl 1): 1-69.
-
Chalmers JD, et al. Eur Respir J. 2025; 2501126: Online ahead of print.【利益相反】著者にインスメッドから助成金等を受領した者等が含まれる。
-
Martinez-Garcia MA, et al. Arch Bronconeumol. 2018; 54(2): 88-98. 【利益相反】インスメッドが資金提供した臨床試験の治験責任医師を務めた者が含まれる。
-
Chang AB, et al. Respirology. 2023; 28(4): 339-349. 【利益相反】著者にインスメッドから資金提供を受けた者が含まれる。
-
Boaventura R, et al. Eur Respir J. 2018; 52(3): 1801269.
-
Flume PA, et al. Lancet. 2018; 392(10150): 880-890. 【利益相反】著者にインスメッドから研究助成金等を受領した者が含まれる。
-
Flume PA, et al. Respir Med. 2023; 211: 107217. 【利益相反】著者にインスメッドから助成金等を受領した者が含まれる。
-
Solomon GM, Chan ED. Murray & Nadel’s Textbook of Respiratory Medicine. 7th ed. Elsevier; 2021: Chapter 69.
-
Kanoh S, et al. Clin Microbiol Rev. 2010; 23(3): 590-615.
-
Visser SK, et al. Med J Aust. 2018; 209(4): 177-183.
-
O’Donnell AE. J Thorac Dis. 2018; 10(Suppl 28): S3428-S3435. 【利益相反】著者はインスメッドから謝礼金等を受領している。
-
Araújo D, et al. Eur Respir J. 2018; 51(2): 1701953.
-
Chalmers JD, et al. Nat Rev Dis Primers. 2018; 4(1): 45. 【利益相反】著者にインスメッドの諮問委員を務めた者が含まれる。
-
O’Neill K, et al. Respirology. 2019; 24(3): 227-237.
-
Phillips J, et al. Arch Physiother. 2021; 11(1): 3.
-
Coppolo DP, et al. Pulm Ther. 2022; 8(1): 1-41.
-
富井啓介ほか. 日本呼吸ケア・リハビリテーション学会誌. 2019; 28(2): 291-297.
-
髻谷満. 呼吸器ジャーナル. 2024; 72(2): 263-272.
-
Chalmers JD, et al. Eur Respir J. 2015; 45(5): 1446-1462.
-
Birch J, et al. BMC Pulm Med. 2018; 18(1): 82.

